不整脈心電センター

診療案内
- 不整脈心電センターでは、不整脈疾患の診断と管理を行っています。
- 不整脈の治療方針は、患者さんそれぞれの状況やご希望により複数の選択肢が存在することがあります。当センターでは不整脈の状態を説明し、患者さんや患者さんのご家族の意向をお聞きします。そのうえで、適切な治療方針を一緒に決めていくことになります。不整脈の状況により、治療内容や治療方針が変化していくこともあります。
不整脈とは?
心臓は1日約10万回拍動しており、全身に血液を送り出すポンプとして働いています。心臓は筋肉でできており、筋肉が収縮することで血液は送り出されます。筋肉を収縮させるきっかけは電気信号であり、心臓拍動のリズムは電気信号が担っています。
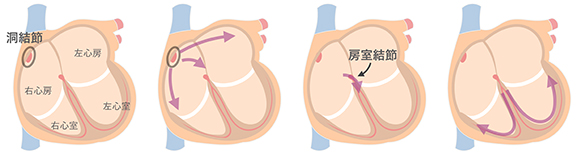
正常の心臓刺激伝導系
正常の場合、右心房にある洞結節から1分間に60〜80回の規則正しい電気信号が発生します。電気信号は心房全体に広がり,それに反応して心房が収縮します。電気信号は房室結節を通過し、心室に一気に伝播します。電気信号に反応して、心室が収縮します。血液を送り出すポンプとしては心室が重要な働きをしています。
不整脈
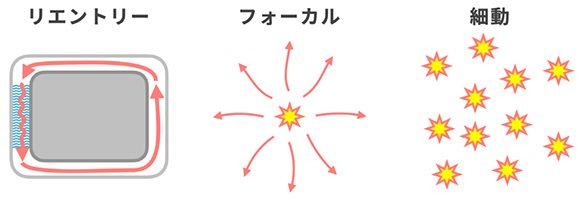
心臓の電気が伝わるリズムが乱れたものを不整脈と呼びます。不整脈の中には、脈拍が速くなった状態を「頻脈」、脈拍が遅くなった状態を「徐脈」と呼びます。それぞれ原因となる場所により、「心室性」や「上室性」に分けられます。また、不整脈の頻度により「発作性」や「持続性」に分けられます。
不整脈のメカニズムとして、リエントリー性(電気信号が回路内を回り続ける)、フォーカル型(ある部位から定期的あるいは不定期に電気信号が発生)もしくは細動(電気信号が高頻度で不規則に発生)があります。
不整脈の治療
薬物療法
抗不整脈薬や心拍数を調整する薬です。発作の頻度を減らしたり、停止させたりします。長期間の服用などで副作用が起こることがあり、慎重な管理が必要です。
カテーテルアブレーション治療
不整脈の原因となるところにやけどを作ることで不整脈の発生や維持を抑える治療です。内服薬に比べて侵襲的ですが、再発を抑える効果は強く、根治を目指す治療です。
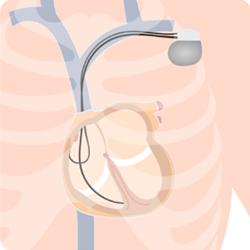
心臓植込み型デバイス治療
徐脈でふらつきや失神などの症状がある場合、ペースメーカー植込み術の適応となります。また、命にかかわるような心室性不整脈に対しては植込み型除細動器植込み術が適応となります。
心房細動と言われたら
心房細動は最も多く存在する不整脈です。心臓の収縮のリズムが乱れて、いろいろな問題が生じる可能性がある不整脈です。心房はたくさんの電気信号にて細かく震えています。心室に伝わる電気信号は不規則になります。
心房細動の原因
加齢、高血圧、糖尿病、心不全、肥満、睡眠時無呼吸症候群、アルコール、喫煙、甲状腺機能亢進などが関係しているとされています。
心房細動の分類(持続期間にて)
- 発作性心房細動
- 一般的に1週間以内に停止する心房細動
- 持続性心房細動
- 1週間以上持続(1年間未満)した心房細動
- 長期持続性心房細動
- 1年間以上持続した心房細動
*心房細動は徐々に進行し、持続期間が長くなると止まりにくくなっていきます
心房細動の問題点
- 自覚症状
- 動悸を自覚する方が多いです。めまいやふらつき、動いた時の息切れを自覚する方もいます。ただし、半数近くの方には症状がないと言われています。
- 脳梗塞のリスク
-
心房の収縮が無くなり、心房内に血の塊(血栓)が形成される可能性があります。血栓が心臓から飛び出すと全身に塞栓症を引き起こします。脳梗塞になると後遺症が残ることがあります。
脳梗塞のリスク
- 高血圧
- 糖尿病
- 年齢(65歳以上)
- 心不全
- 脳梗塞の既往
- 持続性心房細動
- 低体重
- 腎臓の機能障害
- 心不全のリスク
- 心房細動と心不全は関連していることがあります。通常のリズムを取り戻すことで心不全がコントロールできる場合もあります。
心房細動の治療
- 抗凝固薬による脳梗塞の予防
- 脳梗塞のリスクがある方は、抗凝固薬で脳梗塞を予防します。
- 心房細動の誘因の管理
- 心房細動には誘因がいくつか挙げられます。管理が可能のものは積極的に見つけ出し、きちんと管理することが求められます。血圧の管理、体重の管理、アルコールおよび喫煙の管理などです。さらに、睡眠時無呼吸症候群は不整脈を大きく関与しています。肥満があるかたでいびきをかく方や、肥満はなくても無呼吸となりやすい顔の骨格をしている方には積極的に評価を行います。睡眠時無呼吸症候群があれば、治療をお勧めします。
- 心房細動の再発を予防する薬
- 抗不整脈薬。ある程度は再発を抑えることができますが、重篤な副作用が起こることがあり、慎重な管理が必要です。
- 心房細動のカテーテル治療
- 内服薬に比べて侵襲的ですが、再発を抑える効果は強いです。心房細動に対するカテーテルアブレーション治療は広く行われており、治療による良好な効果が多く報告されています。ただし、心房細動の持続時間が長すぎる場合(数年間)は、治療効果が低くなります。
- 心房細動の心拍数を調整する薬
- 心房細動のまま経過を見ていく場合に、心拍数が多くならないよう心拍数を調整する薬を内服していただくことがあります。
- ペースメーカーによる治療
- まれに心房細動に合併して脈拍が遅くなる方がいます。めまいや失神の症状があれば、ペースメーカー植込み術の適応となります。
カテーテルアブレーション治療の流れ
多くの頻脈性不整脈がカテーテルアブレーションの適応となります。治療が決まりましたら、外来にて検査を行い安全にカテーテルアブレーション治療ができることを確認して日程を決めます。入院期間は3~5日間です。治療の時間は不整脈の種類によって異なりますが、2~4時間程度です。局所麻酔や鎮静薬を使用しながら行います。医師、臨床工学技士、看護師によるチームで行います。治療後は、血管内に挿入したすべてのカテーテルを抜いて止血をした状態で病棟へ戻ります。翌朝から歩行が可能となります。
退院後は、基本的にはかかりつけ医での診療を継続していただき、不整脈の再発がないか当院外来を受診していただきます。外来に来ていただく期間は不整脈の種類によって異なります。心房細動であれば1~2年間は経過を見ます。
心臓植込み型デバイス治療の適応と術後の管理
心臓植込み型デバイスには以下のような種類があります。
- ペースメーカー
- 徐脈により症状が出た場合に適応となります
- 植込み型除細動器(ICD)
- 重篤な心室性不整脈を経験しているか、または出現する可能性が高い場合に適応となります。
- 両室ペースメーカー(CRT-P)
- 心室が収縮する際に同期不全があることで、心機能低下があったり、心不全があったりした場合に適応となります。
- 両室ペーシング機能付き植込み型除細動器(CRT-D)
- ICDとCRT-Pの機能を併せ持つ機械です。
手術の時間は治療の内容により1時間から3時間を要します。局所麻酔で行くことが多いですが、状況に応じて鎮静薬を使用することもあります。手術後は5日~7日間程度の様子を見て、問題なければ退院となります。
心臓植込み型デバイスは、手術後にいくつかの留意点があります。
術後の上腕運動制限について
ペースメーカー植込み術直後は、挿入側の腕を動かすことによってペースメーカー本体の位置がずれることがあります。それを予防するために以下のような制限が必要です。
- 術後1か月目まで
- 手術側の肘を上げるのは肩の高さまで
- 術後3か月目まで
- 可動制限はありませんが、連続的に手術側の肩を回すような運動は避けてください
ただし、可動範囲内で動かさないと肩の関節が拘縮することがありますので、過度な安静も避けてください。
電磁干渉
心臓植込み型デバイスは、わずかな電位を測定して不整脈の診断をしています。外部からの電磁干渉にて、不適切に作動することがあります。携帯電話は植込み部から15cm以上離してご使用ください。体に電気が流れるような治療は受けないようご注意ください。
身体障害者認定
ペースメーカー植込み時に、ペースメーカーへの依存が絶対的な状況であれば等級は1級と認定されます。再認定(3年以内)時に、日常生活活動がどの程度制限されているかで等級が再認定されます。制限の強さによって、1級、3級、4級になります。植込みから3年経つ頃に、役所より再認定の指示があります。
遠隔モニタリングと外来受診
専用の送信機をつかって、ご自宅などから電話回線などを通じて心臓植込み型デバイスの情報を医療施設へ送ることができるサービスです。管理のために加算が生じます。デバイスの状態、不整脈の出現など異常を検知した際に、早めに対応することができます。ただし、この遠隔モニタリングシステムは、救急対応を目的とするものではありません。遠隔モニタリングで多くの情報を見ることができますが、定期的な対面によるチェックも必要となります。外来受診の間隔はデバイスの種類や状況により3ヶ月から12ヶ月の間になります。
MRIの撮像
最近の機種の多くはMRIが撮像可能です。リードが古く未対応であったり、使用していないリードが体内に残っていたりする患者さんはMRI撮像ができません。撮像可能な患者さんにはMRIカードが発行されます。MRI対応のペースメーカーであっても、MRI撮像が可能な施設は限られています。植込みを行った医師に確認してください。


