消化器外科

診療案内
別府医療センター消化器外科は、胃癌、小腸・大腸癌、肝・胆・膵癌などの消化管に生じた悪性腫瘍を中心に、消化器の良性疾患や腹部救急疾患も対象に診療を行っています。総勢7名のスタッフで年間約400件の手術を行うとともに、消化器癌に対する化学療法も行っています。日本内視鏡外科学会技術認定医4名、日本肝胆膵外科学会高度技能指導医2名が在籍し、より専門性の高い、安全かつ的確な外科手術を実施しています。
大分県の東部・北部医療圏は、高齢で進行した癌の患者さんが多く、全身合併症を有するハイリスクな患者さんが多いことが特徴であり、歯科・栄養科・リハビリ科など専門部署と協力して周術期管理を行っています。また、cancer boardにて、個々の状態や癌の進行度に応じて治療方針を立て、拡大手術だけでなく鏡下手術、分子標的治療薬・免疫チェックポイント阻害剤を用いた化学療法や放射線治療を組み合わせた集学的治療を行っています。当初は切除が困難であったり、遠隔転移を有する患者さんでも、化学療法が奏功し手術が可能になることを経験しており、適切なタイミングで外科治療を行うことで積極的に『CURE(治癒)』を目指しています。
消化管外科
胃癌
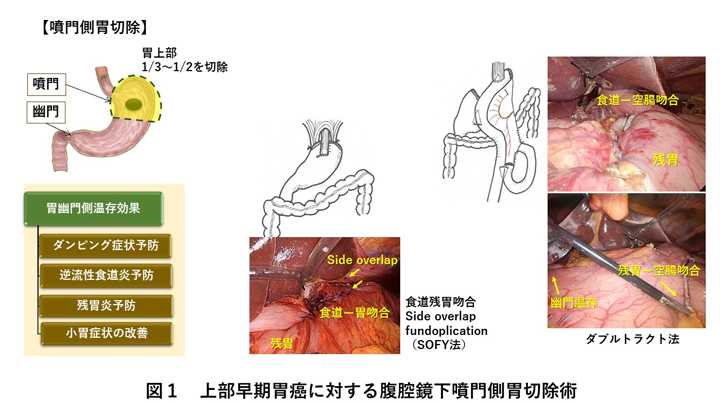
胃癌は減少傾向にあると言われていますが、全国がん登録データでは罹患数・死亡数ともに第3位と依然頻度の高い悪性腫瘍です。当科では、最新の胃癌治療ガイドラインに従って、内視鏡的治療の適応にならない早期胃癌に対しては腹腔鏡下手術や機能温存術式、進行胃癌に対しては拡大手術や化学療法など、癌の進行度に合わせた最新の治療を行っています。上部早期胃癌に対しては、腹腔鏡下噴門側胃切除術を行っており、腹腔鏡による拡大視効果で癌の根治性を維持しながら、幽門機能の温存に努めています(図1)。また、本邦における進行胃癌に対する腹腔鏡下幽門側胃切除術と開腹手術の安全性と根治性を比較した臨床試験の結果、腹腔鏡下手術が開腹手術に比べ安全性と根治性について劣らないことが証明されました。当院では、進行胃癌に対しても積極的にD2リンパ節郭清を行う腹腔鏡下手術を行っています。
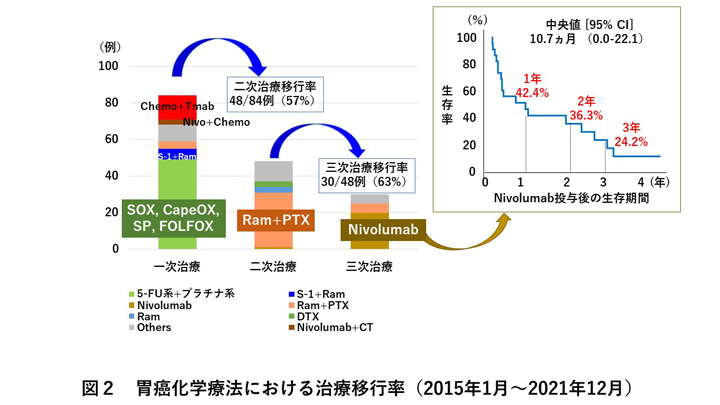
一方、広範囲なリンパ節転移や多臓器浸潤を有する進行胃癌や切除不能進行胃癌の予後はいまだ不良です。しかし、分子標的治療薬(trastuzumab・ramucirumab)・免疫チェックポイント阻害剤(nivolumab)・抗体薬物複合体(trastuzumab deruxtecan)などの化学療法の進歩により生存率が向上しています。胃癌ガイドラインでは、一次・二次・三次化学療法としてそれぞれレジメンが推奨されており、適切なタイミングで治療を切り替えて後方ラインへ治療をつなげていくことが重要と言われています。当院では、高齢患者さんや全身合併症のある患者さんが多いため、二次治療への移行率は57%程度ですが、三次治療への移行率は63%であり、ニボルマブを後方ラインで使用した患者さんの投与後の生存率は1年42%、3年24%と良好です。
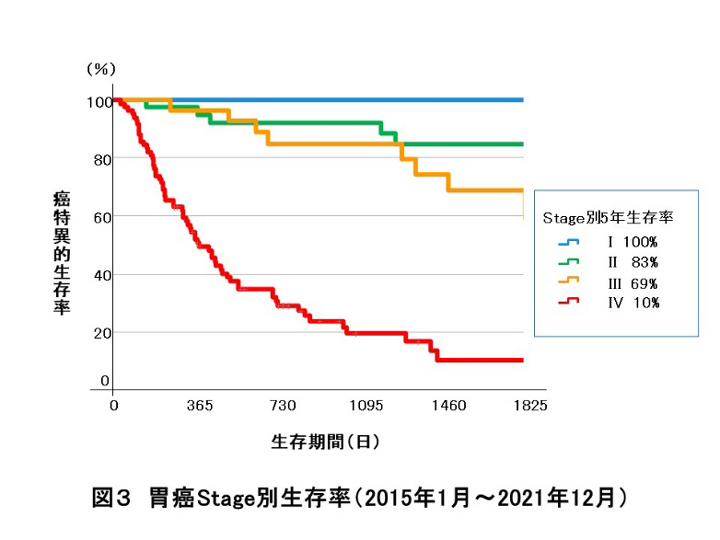
そこで、高度の進行胃癌では、いきなり手術するのではなく、まず腹腔鏡を用いて癌の進行度を評価し(審査腹腔鏡)治療方針を決定しています。切除可能と判断すれば、術前化学療法を数クール行い癌を縮小させた後に根治手術を施行しています。一度は腹膜播種などのため切除不能と判断しても、化学療法が奏功した場合、根治術(conversion surgery)を施行できる症例もあり、化学療法と外科手術を組み合わせた集学的治療により積極的に『CURE(治癒)』を目指しています。当院の胃癌の治療成績をStage別に示します(図3)。全国と比べても遜色ない成績であり、Stage IVの患者さんでも長期に生存されている例も認められます。
大腸癌
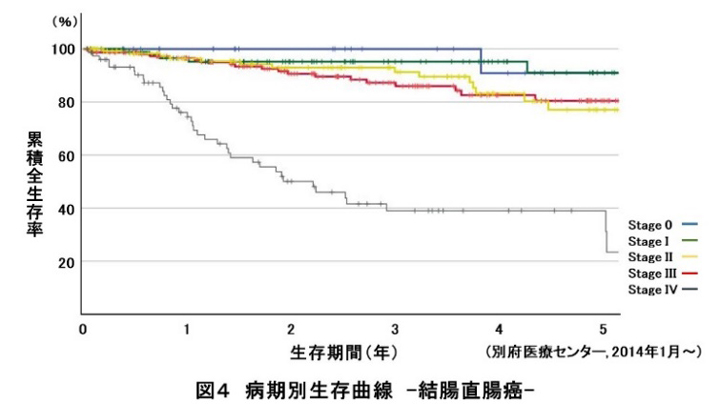
大腸癌(結腸直腸癌)は、全国がん登録データにおいても、罹患数は第1位、死亡数は第2位と頻度の高い悪性腫瘍です。大分県の東部医療圏においては、とくに高齢化が進んでおり、大腸癌の患者さんも高齢化がすすみ、医療機関への受診が遅くなるためか、病勢が進行した患者さんが増加する傾向にあります。高齢であるため、全身合併症を有するハイリスクな患者さんも多く、専門の診療科チームや多職種と連携しながら、低侵襲治療である腹腔鏡下手術を中心として症例に応じた集学的治療を行っています。とくに切除不能な進行大腸癌であっても、個別に適切なタイミングで化学療法や放射線治療を行うことが、治療成績の向上(予後改善)に寄与すると考えています。図4は当院の大腸癌のStage別全生存率を示しています。高齢の患者さんが多いわりに治療成績は非常に良好といえます。
最新の大腸癌診療ガイドライン(治療指針)を参考にしながら、個々の患者さんにあった治療方針を計画しており、85%以上の大腸癌症例に対し低侵襲である腹腔鏡下手術を実施しています。腹腔鏡手術のメリットは、拡大視効果により正確な剥離層の理解が可能で、神経を温存しながら質の高い癌手術が可能となることです。
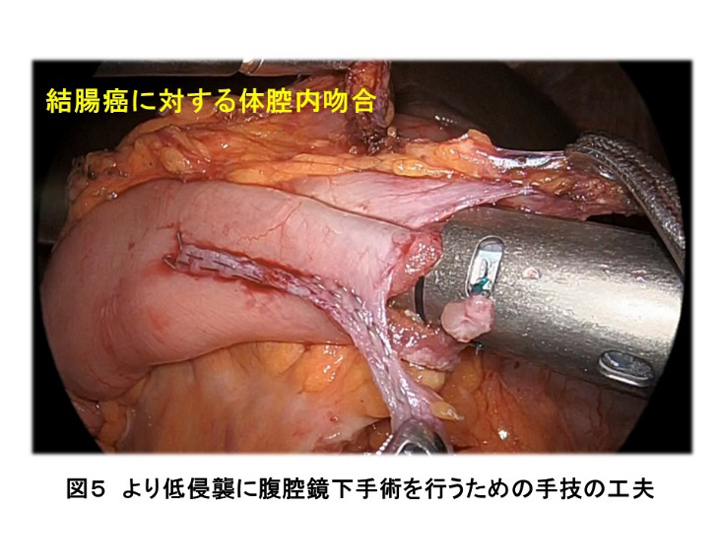
結腸癌では、より低侵襲に腹腔鏡手術を行うために体腔内吻合を積極的に行っています(図5)。一般的に腹腔鏡手術では、剥離した腸管を体外に引き出し、切除および腸管吻合を行うため、腸管の剥離範囲が長大になりますが、体腔内吻合では体腔内で腸管を切除・吻合するために最小限の腸管の剥離で済むため、術後の腸管蠕動の回復がより早くなり早期に退院できる傾向にあります。
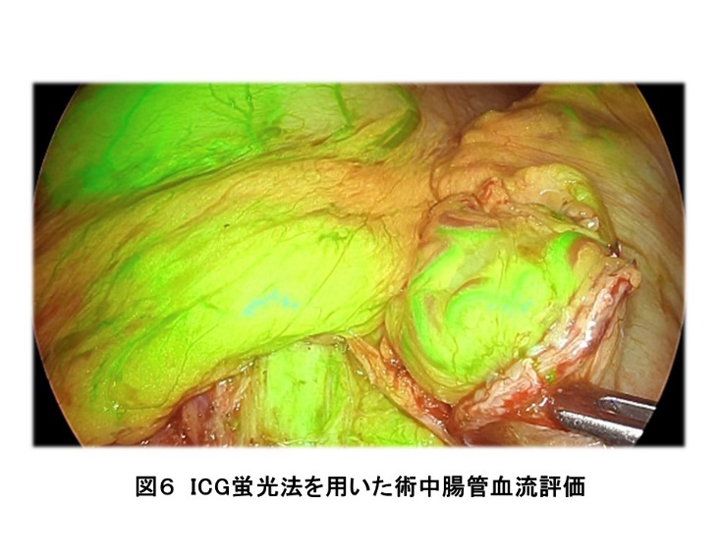
術後合併症、とくに縫合不全は一旦起こると入院期間が延長するだけでなく、長期予後が悪化することが知られています。そのため、より安全に腹腔鏡下手術を行うために、ICGを用いた術中蛍光血流測定を行い、吻合する腸管の血流評価を行っています(図6)。
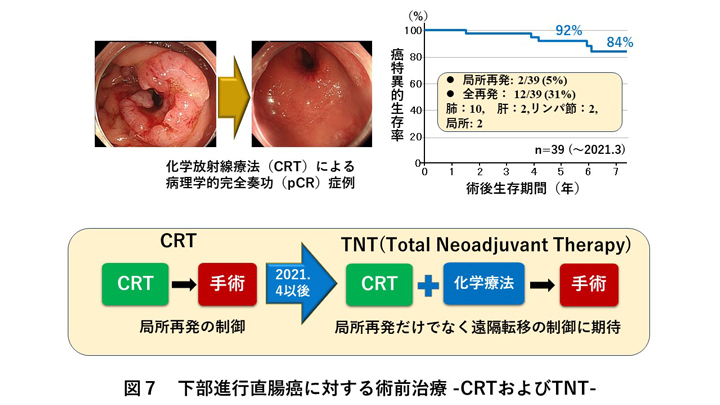
局所進行直腸癌では、術前化学放射線治療(CRT)を積極的に行うことで、病理学的に完全奏功し直腸癌が消える患者さんもおられます。術前治療なしでは10%程度と報告されていた局所再発は、当院では約5%と非常に少なく予後も良好だったのですが、長期的には肺転移などの遠隔転移は防ぐことができませんでした(図7)。そこで、術前化学放射線治療に加えて術前化学療法を組み合わせること(Total neoadjuvant therapy : TNT)により、局所再発だけでなく遠隔転移を制御し更なる予後の向上を目指しています。
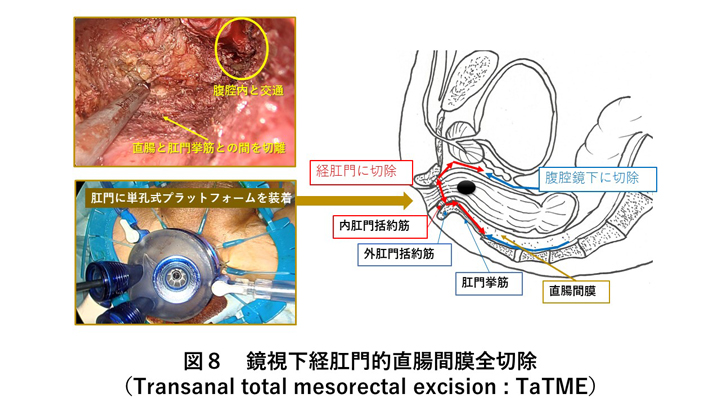
患者さんの状況によっては、肛門を温存するべく鏡視下経肛門的直腸間膜全切除(Transanal total mesorectal excision : TaTME)も積極的に行っています(図8)。直腸癌における手術の原則は直腸間膜全切除(total mesorectal excision : TME)ですが、狭骨盤の男性や巨大腫瘍の患者さんにおいては、腹腔鏡下手術を用いてもTMEが困難な場合も経験します。そこで肛門に単孔式用プラットフォームを装着し、taTMEを行うことで、腹腔鏡下手術の要領で直腸内腔側からdown-to-upにTMEを行うことが可能になります。狭骨盤男性や巨大腫瘍患者においても、肛門からアプローチできるため、より確実にTMEが施行可能と考えられています。
大腸癌に対するロボット支援手術
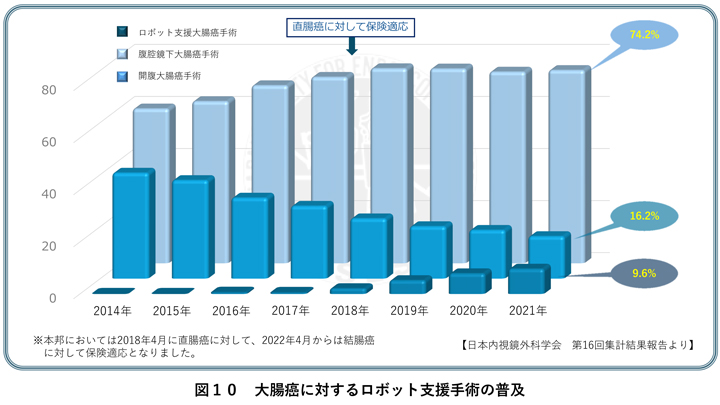
手術における患者さんの身体的負担を軽減できる低侵襲手術である胸腔鏡下手術・腹腔鏡下手術(鏡視下手術)が導入され30年以上が経過しましたが、近年の高度なロボット工学技術により、従来不可能とされていた方向からのアプローチや自在で細密な動きによる複雑で繊細な操作を可能にしたのが「da Vinci」によるロボット支援手術です(図9)。大腸癌に対するロボット支援手術は、本邦においても保険収載されたことで、全国の医療機関で急速に普及がすすんでいます(図10)。3Dハイビジョンシステムによる鮮明な手術画像をみながら、多関節機能を有する自由自在な鉗子を使用することなどの優れた特徴により、手術を受ける患者さんはもちろん、外科医にとっても大きなメリットをもたらしています。
本邦でのロボット支援手術は保険収載されたばかりですので、臨床試験などの有効性などの報告は少ないのが現状です。しかしながら、海外ではいくつかの国際共同試験が行われており、直腸がんにおけるロボット支援手術は腹腔鏡手術と比較して短期成績(手術内容や合併症の成績)は同等であると判断されています(ROLLAR試験)。さらに、肥満症例などの比較的手術が難しいとされる腹腔鏡手術困難症例には、ロボット支援手術が良い適応である可能性が示唆されています。なお、結腸がんに関しては、歴史が浅いこともあり、更なる研究をすすめていく必要があると考えられています。
当院では2024年7月末にda Vinci Xiを開始し、十分な体制を整えた上で、大腸がんに対するロボット支援手術を導入しました。現在までつちかってきた開腹手術や腹腔鏡手術の経験に基づき、より低侵襲で精緻な外科治療を提供していきます。

肝・胆・膵外科
当院の肝胆膵外科手術は、良悪性ほぼすべての疾患を対象としています。良性疾患は、胆嚢結石・胆嚢炎、胆嚢ポリープ、胆嚢腺筋症、内視鏡的治療困難な胆管結石・胆管炎、膵嚢胞性疾患、脾臓疾患などに積極手に腹腔鏡下手術を導入しています。悪性疾患は、切除可能な肝臓癌、膵臓癌、胆管癌を対象に開腹下、腹腔鏡下に手術を行っています。系統的肝切除や膵切除の腹腔鏡下手術が保険収載され、当院では肝切除術および膵体尾部切除術の施設基準をクリアしているため、適応がある症例に対して腹腔鏡下手術も行っています。
当院では、日本肝胆膵外科学会高度技能指導医1名、日本内視鏡外科学会技術認定医3名が在籍し、安全、確実な肝胆膵外科手術を実施しています。
良性疾患
- 胆嚢良性疾患(胆嚢結石症、胆嚢炎、胆嚢ポリープ、胆嚢腺筋症)
- 当院の9割は腹腔鏡下手術で完遂し、ほぼ合併症なく早期退院(平均3日め)が可能です。若年者には整容性の観点から単孔式手術も実施可能です。退院後は1回通院していただき問題なければ終了となります。
- 膵嚢胞性疾患
- 良性、良悪性境界病変に対して頭部を除き腹腔鏡下切除術(膵体尾切除、中央切除術、核出術)を実施しています。
悪性腫瘍
毎週1回の消化器外科、消化器内科、放射線科、病理検査部の合同Cancer boardにて治療方針を各ガイドラインをもとに治療方針を決定しています。手術療法が最良と判断されれば、消化器内科より患者家族の方々に提示し、消化器外科で詳細な説明もとに相談のうえ手術を決定いたします。
- 肝細胞癌
-
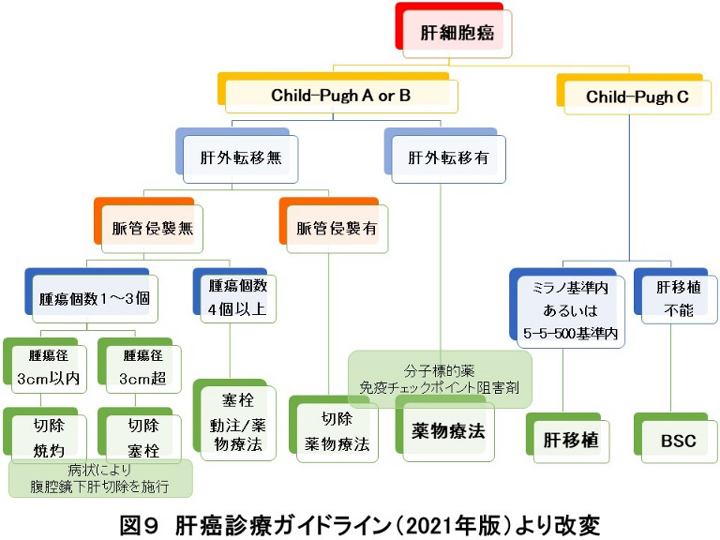
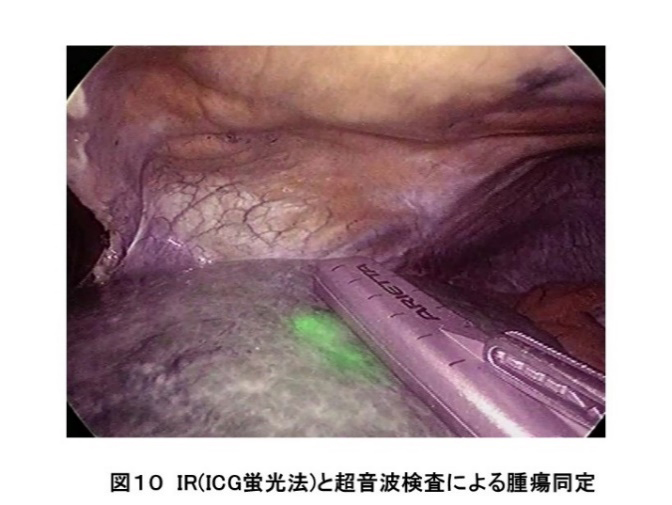
肝癌診療ガイドラインに従って、肝予備能や肝癌の進行度を考慮して、肝切除術、ラジオ波焼灼術、肝動脈塞栓療法、分子標的薬や免疫チェックポイント阻害剤などの薬物療法、放射線治療やそれらを組み合わせた治療を行っています(図9)。また、腫瘍の存在個所で開腹下、腹腔鏡下を選択しています。開腹術は手術創が大きくなりますが手術の安全性を考慮して行います。腹腔鏡下手術は出血量を少なくできますが手術時間が延長します。工夫としてIR(赤外光)観察可能な鏡視下手術装置を導入し精度や安全性の高い手術を実施しています(図10)。
- 膵臓癌
-
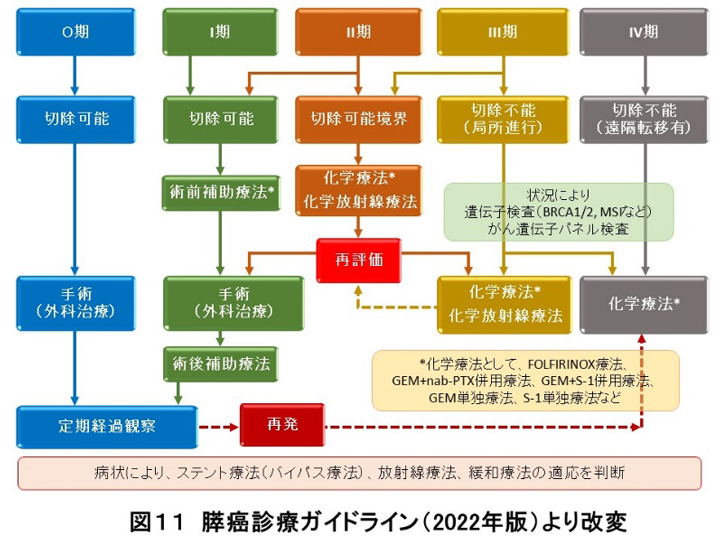
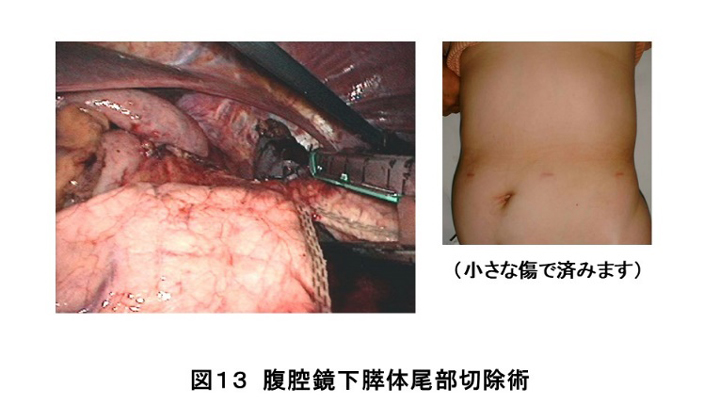
膵臓癌は最も治療成績の悪い悪性腫瘍で、診断された場合の根治切除率は約20~30%と言われています。しかしながら、切除困難症例に対しても術前化学療法を積極的に導入し、血管合併切除が必要であれば併施して膵癌切除率の向上に努めています。また、術後の成績向上を目指して切除可能な膵臓癌にも術前化学療法を導入し計画的な集学的治療を行っています(図11、12)。膵体尾部癌には腹腔鏡下手術を実施して早期回復、早期退院を実践しています(図13)。
- 胆道癌
-
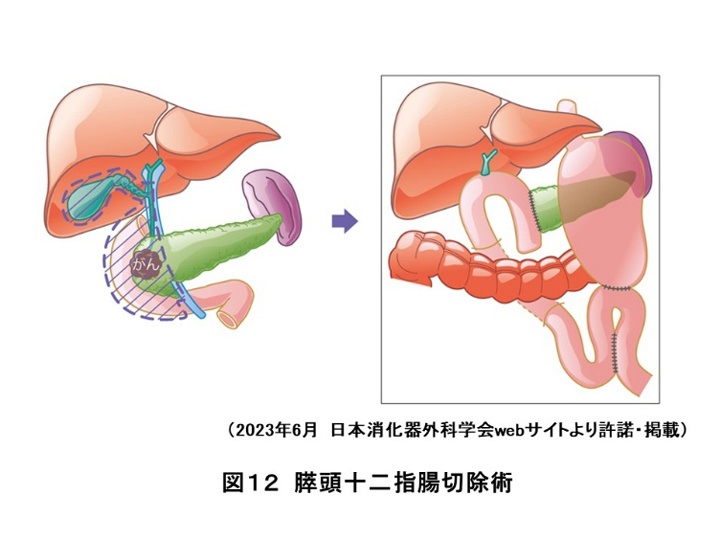
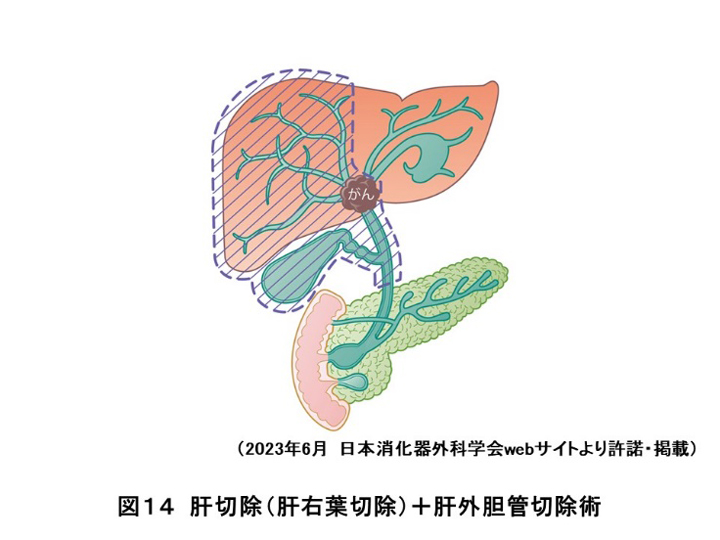
肝臓から産生された胆汁の通り道である胆管(肝門部領域、肝外胆管、胆嚢、十二指腸乳頭部)に発生する癌を胆道癌と言います。早期胆嚢癌は胆嚢摘出術のみでよいとされていますが、肝門部領域癌と進行胆嚢癌は肝切除と胆管切除を必要とし(図14)、肝外胆管癌では膵臓癌と同様に膵頭十二指腸切除術(図12)を必要とします。いずれも侵襲の大きな手術ですが、安全性を求めて手術前から栄養管理や術前リハビリを導入し術後は早期退院を目指して管理していきます。
脾・門脈外科
門脈圧亢進症に対する治療の変遷において、内視鏡治療やIVRが主に行われるようになり、侵襲の大きな外科手術が行われる機会は少なくなりました。しかし、2000年頃からの腹腔鏡下脾摘術のbreakthroughにより、門脈圧亢進症においても安全な腹腔鏡下脾摘術が可能となっています。現在、血小板増加のためだけに脾摘を行うことはなくなりましたが、高度の門脈亢進症や難治性食道胃静脈瘤に対して、腹腔鏡下脾摘術やHassab手術を行っています。
また、小腸・直腸・人工肛門静脈瘤などの異所性静脈瘤に対しては、内視鏡治療やIVR単独では治療困難なことも多いため、当院では、効果が確実で侵襲の少ないハイブリッド手術を行っています。
一般外科(鼠経ヘルニア・腹壁ヘルニア)
いわゆる脱腸と呼ばれる鼠径部ヘルニア(外・内鼠経ヘルニア、大腿ヘルニア)や手術後の腹壁瘢痕ヘルニアに対しては、腹腔鏡下修復術を行っています。
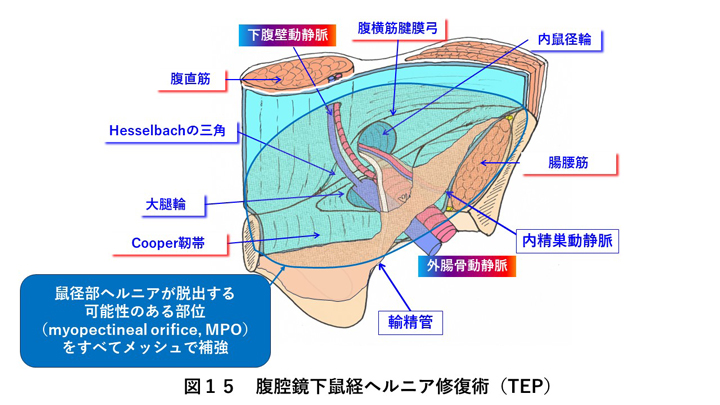
腹腔鏡下鼠経ヘルニア修復術では、腹膜を切開して腹腔内に入ることなく、腹膜外で操作を行うTEP法を約30年前から採用しています。日本では主流となっている腹腔内に入り腹膜を広く切開するTAPP法とは異なり、腹腔内の臓器損傷や術後腸閉塞などの重篤な合併症のリスクが少なく、鼠径部ヘルニアの脱出の可能性のあるMPO(腹直筋外縁・腹横筋腱膜弓・Cooper靭帯・腸骨筋膜で囲まれる領域)全体をメッシュで補強するため、TEP法は理論的には再発のない完成度の高い鼠経ヘルニア手術であると考えています。TEP法は、鼠径部ヘルニアだけでなく、閉鎖孔ヘルニアに対しても行っています。
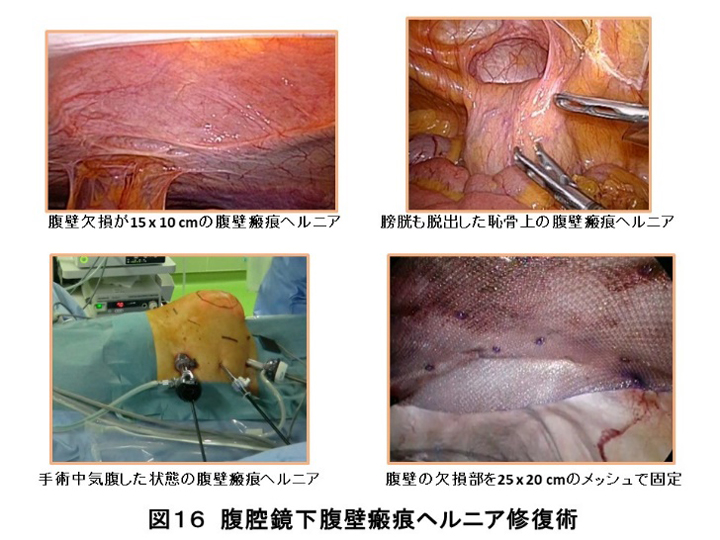
腹壁瘢痕ヘルニアは、腹部手術症例の約10~20%に発生する頻度の高い疾患であり、整容性の問題だけでなく、腹壁機能の低下も問題となります。直接生命にかかわることは少ない疾患ですが、手術後の再発率が高いことが問題でした。そこで、当院では腹腔鏡下修復術(IPOM)を行っています。ヘルニア門を十分大きなメッシュでbridgeするIPOM法や5cm程度のヘルニア門であれば、腹壁機能の回復を考慮し筋膜縫合したうえでメッシュによる修復を行うIPOM plus法を行っています。2cm程度の小さなヘルニアでも再発率が高いことがわかっており、すべての腹壁ヘルニアに対して、腹腔鏡下手術を行っています。とくにヨーロッパのヘルニアガイドライン(EHS分類)でいうところの心窩部・恥骨上・外側ヘルニアなど難易度の高い腹壁瘢痕ヘルニアに対しても手技を工夫して腹腔鏡下修復術を行っています。
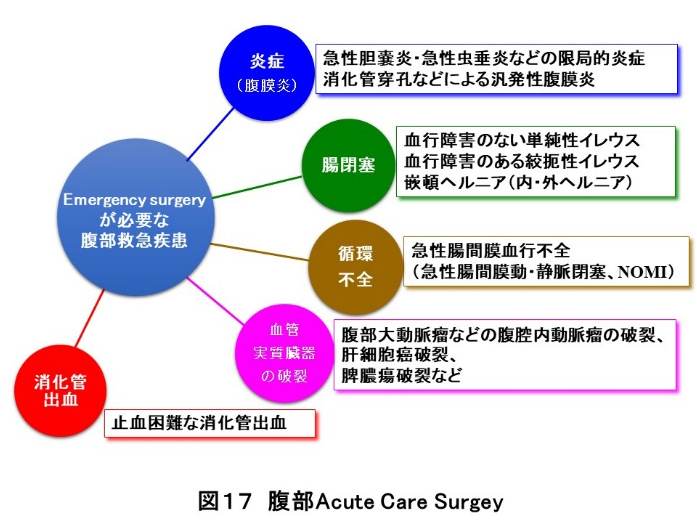
腹部acute care surgeryについて
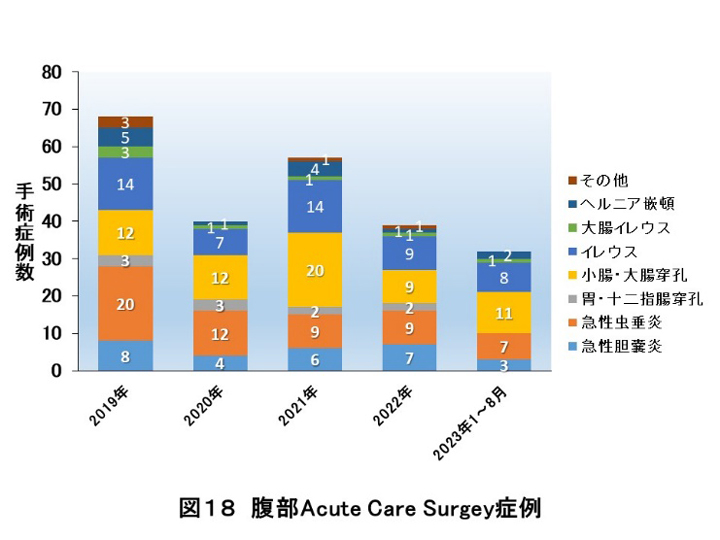
腹部救急疾患に対するemergency surgeryに関しても積極的に取り組んでいます。急性胆嚢炎、虫垂炎や消化管穿孔による腹膜炎などの腹腔内の炎症、腸閉塞(絞扼性・癒着性)、NOMIなどの急性腸間膜血行不全、制御困難な出血などを対象に行っており、腸管穿孔であっても可能な限り腹腔鏡下手術で行っています。昨年度は新型コロナのクラスターなどもあり、腹部emergency surgeryの件数は減りましたが、本年度は新型コロナ以前のペースで行っています。
診療実績
2021年~2024年
| 疾患 | 術式 | 2021年 | 2022年 | 2023年 | 2024年 |
|---|---|---|---|---|---|
| 食道癌 | 食道切除再建術 | 2 | |||
| (腹腔鏡+腹腔鏡手術症例数) | (2) | ||||
| (腹腔鏡+開腹手術症例数) | |||||
| (開胸+開腹手術症例数) | |||||
| バイパス術 | |||||
| その他 | |||||
| 良性腫瘍 | 良性腫瘍切除術(切除再建を含む) | 1 | |||
| 食道裂孔ヘルニア修復術 | 2 | 1 | |||
| アカラシア手術 | |||||
| その他 | |||||
| 胃悪性腫瘍(NET、NECを含む) | 噴門側胃切除術(開腹) | 1 | 1 | ||
| 噴門側胃切除術(鏡視下) | 2 | 2 | |||
| 噴門側胃切除術(ロボット支援下) | |||||
| 幽門側胃切除術(開腹) | 3 | 2 | 5 | 3 | |
| 幽門側胃切除術(鏡視下) | 7 | 13 | 11 | 14 | |
| 幽門側胃切除術(ロボット支援下) | |||||
| 胃全摘術(開腹) | 3 | 3 | 2 | 5 | |
| 胃全摘術(鏡視下) | 1 | 1 | 2 | ||
| 胃全摘術(ロボット支援下) | |||||
| 膵頭十二指腸合併切除術 | 1 | ||||
| 胃空腸吻合術 | |||||
| 試験開腹・審査腹腔鏡 | 2 | 2 | 6 | 4 | |
| その他 | |||||
| 胃粘膜下腫瘍(GISTを含む) | 胃切除術(開腹) | ||||
| 胃切除術(腹腔鏡のみ) | 3 | 4 | 1 | ||
| 胃切除術(腹腔鏡・内視鏡合同) | 1 | 1 | |||
| その他 | |||||
| 十二指腸癌 | 膵頭十二指腸切除 | 2 | 1 | 2 | |
| 胃空腸吻合術(開腹) | |||||
| 胃空腸吻合術(鏡視下) | |||||
| 部分切除術(開腹) | |||||
| 部分切除術(鏡視下) | 1 | ||||
| 胃・十二指腸潰瘍 | 単純閉鎖・大網被覆(開腹) | 1 | |||
| 単純閉鎖・大網被覆(鏡視下) | 2 | ||||
| 幽門側胃切除術(開腹) | 2 | ||||
| 幽門側胃切除術(鏡視下) | |||||
| その他 | 5 | ||||
| その他胃・十二指腸疾患 | 1 | 4 | |||
| 結腸悪性腫瘍 | 結腸切除術(開腹) | 4 | 6 | 8 | 8 |
| 結腸切除術(鏡視下) | 21 | 26 | 34 | 15 | |
| 結腸切除術(ロボット支援下) | 7 | ||||
| 大腸全摘術(開腹) | |||||
| 大腸全摘術(鏡視下) | |||||
| 大腸全摘術(ロボット支援下) | |||||
| 人工肛門造設術 | 1 | 5 | 1 | ||
| その他(開腹) | 1 | 1 | |||
| その他(鏡視下) | 2 | 1 | 1 | ||
| 直腸悪性腫瘍(含肛門) | 高位前方切除術(開腹) | 2 | |||
| 高位前方切除術(鏡視下) | 10 | 10 | 19 | 9 | |
| 高位前方切除術(ロボット支援下) | 5 | ||||
| 低位前方切除術(開腹) | 3 | 1 | 1 | ||
| 低位前方切除術(鏡視下) | 9 | 6 | 12 | 8 | |
| 低位前方切除術(ロボット支援下) | 2 | ||||
| 腹会陰式切断術(開腹) | |||||
| 腹会陰式切断術(鏡視下) | 3 | 5 | 1 | 2 | |
| 腹会陰式切断術(ロボット支援下) | 3 | ||||
| 括約筋間直腸切除術(開腹) | |||||
| 括約筋間直腸切除術(腹腔鏡下) | |||||
| 括約筋間直腸切除術(ロボット支援下) | |||||
| 骨盤内臓器全摘術(開腹) | |||||
| 骨盤内臓器全摘術(鏡視下) | 1 | 1 | |||
| 骨盤内臓器全摘術(ロボット支援下) | |||||
| ハルトマン手術(開腹) | 1 | 1 | |||
| ハルトマン手術(鏡視下) | 2 | 1 | 1 | ||
| ハルトマン手術(ロボット支援下) | 1 | ||||
| 人工肛門造設術 | 3 | 3 | 1 | 1 | |
| その他(開腹) | 1 | 1 | |||
| その他(鏡視下) | 2 | 2 | |||
| 結腸・直腸良性腫瘍(GIST含む) | 腸切除術(開腹) | 1 | 2 | ||
| 腸切除術(鏡視下) | 6 | 1 | |||
| 直腸切除切断術(ロボット支援下) | |||||
| その他(開腹) | |||||
| その他(鏡視下) | 2 | ||||
| 炎症性腸疾患 | 腸切除術(開腹) | 8 | |||
| 腸切除術(鏡視下) | 1 | 1 | |||
| その他 | |||||
| 虫垂炎 | 虫垂切除術(開腹) | 1 | 1 | ||
| 虫垂切除術(鏡視下) | 23 | 16 | 26 | 20 | |
| 腸閉塞 | 腸切除(開腹) | 16 | 13 | 14 | 4 |
| 腸切除(鏡視下) | 1 | 3 | 6 | 4 | |
| その他 | 13 | 7 | |||
| 人工肛門状態 | 人工肛門閉鎖術 | 6 | 10 | 8 | 8 |
| その他小腸・大腸疾患 | 23 | 6 | 8 | 16 | |
| 痔核 | 痔核根治術 | ||||
| その他 | |||||
| 痔瘻 | 根治術 | 2 | |||
| その他 | |||||
| 直腸脱 | |||||
| その他肛門疾患 | 2 | 3 | |||
| 原発性肝腫瘍 | 肝切除術(開腹) | 7 | 6 | 6 | |
| 肝切除術(鏡視下) | 4 | 2 | 3 | 3 | |
| 肝切除術(ロボット支援下) | |||||
| 開腹焼灼術(RFA/MCN) | |||||
| その他 | |||||
| 転移性肝腫瘍 | 肝切除術(開腹) | 6 | 4 | 3 | |
| 肝切除術(鏡視下) | 4 | ||||
| 肝切除術(ロボット支援下) | |||||
| 開腹焼灼術(RFA/MCN) | |||||
| その他 | |||||
| 他の肝疾患 | 肝切除術(開腹) | ||||
| 肝切除術(鏡視下) | 1 | ||||
| 肝切除術(ロボット支援) | |||||
| 肝のう胞ドレナージ術 | |||||
| その他 | |||||
| 胆膵腫瘍 | 肝切除+胆道再建術 | 1 | |||
| 拡大胆嚢摘出術 | 1 | 2 | |||
| 膵頭十二指腸切除(開腹) | 7 | 6 | 4 | 5 | |
| 膵頭十二指腸切除術(鏡視下) | |||||
| 膵体尾部切除術(開腹) | 6 | 3 | 2 | 2 | |
| 膵体尾部切除(鏡視下) | 2 | 2 | 1 | 2 | |
| その他 | 1 | 2 | 1 | ||
| 胆嚢・胆管結石 | 胆嚢摘出術(開腹) | 9 | 5 | 1 | |
| 胆嚢摘出術(鏡視下) | 73 | 83 | 60 | 60 | |
| 胆嚢摘出+総胆管切開術(開腹) | 1 | ||||
| 胆嚢摘出+総胆管切開術(鏡視下) | 1 | ||||
| その他 | |||||
| 急性膵炎 | ドレナージ術 | ||||
| その他 | |||||
| 慢性膵炎 | 膵頭十二指腸切除術 | ||||
| その他 | |||||
| 肝移植 | 生体肝移植術 | ||||
| 脳死肝移植術 | |||||
| その他 | |||||
| 胃食道静脈瘤 | 血行郭清+脾摘術(開腹) | ||||
| 血行郭清+脾摘術(鏡視下) | |||||
| 脾臓摘出術(開腹) | |||||
| 脾臓摘出術(鏡視下) | 1 | ||||
| B-RTO | |||||
| 内視鏡的治療 | EVL/EIS/EVIS | ||||
| 脾疾患(含ITP) | 脾臓摘出術(開腹) | ||||
| 脾臓摘出術(鏡視下) | 2 | ||||
| 部分的脾動脈塞栓術 | |||||
| その他 | 2 | 1 | |||
| 腹壁瘢痕ヘルニア | 根治術(開腹) | 1 | 2 | 2 | |
| 根治術(鏡視下) | 9 | 12 | 8 | 2 | |
| 臍ヘルニア | 根治術(開腹) | 2 | 1 | 1 | |
| 根治術(鏡視下) | 1 | 2 | 2 | ||
| 鼠径ヘルニア | 根治術(鏡視下) | 38 | 52 | 48 | 42 |
| 根治術(従来法) | 5 | 3 | 3 | ||
| 大腿ヘルニア | 根治術(鏡視下) | 4 | 2 | ||
| 根治術(従来法) | |||||
| 閉鎖孔ヘルニア | 根治術(開腹) | ||||
| 根治術(鏡視下) | 1 | 2 | |||
| その他ヘルニア | 3 | 1 | |||
| CVポート等 | 35 | 41 | 26 | 32 | |
| 気管切開 | 2 | ||||
| 胃瘻造設 | 4 | 5 | 3 | ||
| その他 | 2 | ||||
| 計 | 389 | 385 | 372 | 342 | |
スタッフ紹介
川中 博文
- 専門領域
- 消化器外科
- 専門性資格
-
- 日本内視鏡外科学会技術認定医
- 日本外科学会認定外科専門医・指導医・認定医
- 日本肝臓学会認定肝臓専門医・指導医
- 日本消化器外科学会認定消化器外科専門医・指導医・認定医
- 日本消化器外科学会消化器がん外科治療認定医
- 日本消化器内視鏡学会認定消化器内視鏡専門医・指導医
- 日本内視鏡外科学会認定技術認定医
- 日本ICD制度協議会認定感染症対策専門医(ICD)
- 日本門脈圧亢進症学会技術認定取得医
- 難病指定医
松本 敏文
- 専門領域
- 消化器外科(肝胆膵)
- 専門性資格
-
- 日本外科学会外科認定外科専門医・指導医・認定医
- 日本消化器外科学会認定消化器外科専門医・指導医
- 日本消化器外科学会消化器がん外科治療認定医
- 日本消化器内視鏡学会認定消化器内視鏡専門医・指導医
- 日本肝胆膵外科学会認定肝胆膵外科高度技能指導医
- 日本内視鏡外科学会認定技術認定医
- 日本膵臓学会指導医
- PEG・在宅医療学会専門胃瘻造設者・専門胃瘻管理者・認定胃瘻教育者
- 日本PTEG研究会PTEG取扱認定医
- 小児慢性特定疾病指定医
- 身体障害者福祉法指導医
- 難病指定医
矢田 一宏
- 専門領域
- 消化器外科一般
- 専門性資格
-
- 日本外科学会認定外科専門医・指導医
- 日本消化器外科学会認定消化器外科専門医・指導医・消化器がん外科治療認定医
- 日本肝胆膵外科学会肝胆膵外科高度技能専門医
- 日本内視鏡外科学会認定技術認定医
- 日本膵臓学会認定指導医
- 日本消化器内視鏡学会認定消化器内視鏡専門医・指導医
- 日本消化器病学会認定消化器病専門医・指導医
- 日本がん治療認定医機構認定がん治療認定医
- 身体障害者福祉法指定医
- 難病指定医
吉田 大輔
- 専門領域
- 消化器外科一般
- 専門性資格
-
- 日本外科学会認定外科専門医・指導医
- 日本消化器外科学会認定消化器外科専門医・指導医
- 日本消化器外科学会消化器がん外科治療認定医
- 日本がん治療認定医機構認定がん治療認定医
- 日本内視鏡外科学会認定技術認定医(大腸)・ロボット手術プロクター(結腸/直腸)・評議員
- Certificate of da Vinci Technology Training as a Console Surgeon(ロボット支援内視鏡手術認定術者)
- 日本ロボット外科学会専門医(Robo-Doc Pilot 国内B級)
- 日本門脈圧亢進症学会技術認定取得医・評議員
- 日本肝臓学会認定肝臓専門医
古庄 穂
- 専門領域
- 消化器外科一般
折本 大樹
- 専門領域
- 消化器外科一般
- 専門領域
-
- 日本外科学会認定外科専門医
池田 真一郎
- 専門領域
- 消化器外科一般


