皮膚がん治療

皮膚がんとは?
皮膚がんには悪性度が高く比較的よく知られている悪性黒色腫(メラノーマ)や高齢者の顔に頻発する日光角化症・有棘(ゆうきょく)細胞がん、顔面、特に鼻の周囲に生じ破壊性に増大する基底細胞がん、陰部や腋窩に好発する紅色皮疹やただれを伴う乳房外パジェット病、その他非常に多くの種類があります。ほとんどの種類の皮膚がんは進行すると転移をし生命に危険を及ぼしますが、そのことを知らない人は意外に多く、毎年行っている「皮膚がん検診」でのアンケートでは、約3割の人が皮膚がんは進行しても生命に危険はないと回答しています。
早期発見の重要性
もし、皮膚がんを早期発見し皮膚科を受診できれば、かなり高い確率で治癒が望めます。皮膚がんは体表面にできるので、容易に早期発見できそうですが、進行して来院する方も少なくありません。皮膚がんの手術は、取り残しをできるだけしないように周囲の皮膚をつけて切除するので、皮膚がんのサイズが大きくなれば、切除の範囲も大きくなります。時には、指を切断せざるを得ないケースもあります。また、進行するとリンパ節や内臓に転移をします。皮膚のできものを見つけた時、それが皮膚がんかも知れないと疑わなければ、受診のきっかけがなく時間だけが過ぎてしまいます。皮膚がんかも知れないと疑うこと、これが最も大切なことです。
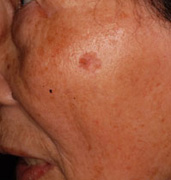
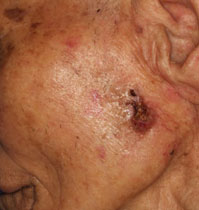
ダーモスコピー
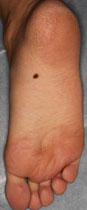
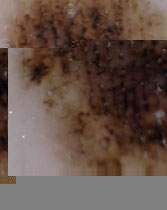
皮膚がんの初期の場合、それが皮膚がんなのか良性腫瘍なのか肉眼で見ても判断がつかないことがあります。そのようなときに、皮疹を数十倍に拡大して詳しく観察するダーモスコピーという検査があります。皮膚の表面にゼリーをつけて乱反射を抑えて、ダーモスコープという拡大鏡のレンズの先端に皮膚を密着させて、皮膚の色素のパターンを見ます。皮膚がん(特に悪性黒色腫(メラノーマ))が良性腫瘍と色素のパターンが違うことを利用して、診断をより確かなものとします。

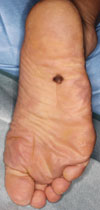
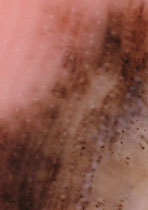
皮膚がん治療の流れ
皮膚がんの診断がついたら、治療を計画します。治療は、大まかには以下の流れで進めます。
- 手術
-
治癒が望める場合、または腫瘍の病巣の切除でQOL(生活の質)が向上する場合は手術が選択されます。皮膚がんでは多くのケースがこれに該当するため、手術が治療の柱となります。
- 切除術
- 再建術
- センチネルリンパ節生検
- 郭清術(転移がある場合)
- 化学療法(抗がん剤による治療)
- 皮膚がんの種類は多く、化学療法の効果も皮膚がんの種類によって異なるため、化学療法が期待できる皮膚がんの場合に行われます。皮膚がんでは、悪性黒色腫(メラノーマ)における化学療法が最も行われています。
- 放射線治療
- 放射線治療が効果的な皮膚がん(有棘細胞がんや脂腺がん、血管肉腫など)で手術で皮膚がんの病巣を十分切除できない場合、リンパ節に転移がある場合の治療などで行われています。
- 緩和治療
- 皮膚がんが進行し、苦痛を伴う場合はその緩和の治療が行われています。がん性疼痛に対する麻薬の使用、疼痛を伴う骨転移に対する放射線治療、潰瘍や悪臭を伴う皮膚がん病巣に対する局所処置の指導などを行っています。
手術
- 切除術
-
皮膚がんの治療の最も大きな柱は手術で病巣を切除することです。初期がん(表皮内がん)やめったに転移を生じない基底細胞がんは、周囲の皮膚をつけてしっかり病巣を取り切ることができれば、ほとんどのケースで完治ができます。もし、1回目の切除術で腫瘍の取り残しがあった場合は、再手術を行い、取り残しのあった部位を追加切除します。
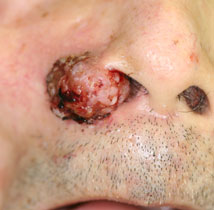
鼻翼部の皮膚がん - 再建術
- 皮膚がんは、周囲皮膚をつけて切除するため、腫瘍の大きさに比べて切除後の皮膚欠損部は大きくなります。そのまま縫えると最も簡単ですが、皮膚が寄らないために縫えないときや皮膚を無理に寄せるとひずみが生じて見映えが悪くなる場合は、再建術を行います。再建術には植皮術(体の他の部位から皮膚を採取して皮膚欠損部に移植する)や皮弁作成術(皮膚欠損部の周囲の皮膚に切り込みを入れて皮膚欠損部にずらして被覆する方法)などがあります。
- センチネルリンパ節生検
- しかし、基底細胞がん以外のほとんどの皮膚がんは浸潤(皮膚の深いところにがん細胞が入っていくこと)すると、転移をする可能性があります。とくに悪性黒色腫(メラノーマ)は皮膚がんの中でも悪性度が高く、リンパ節転移を来しやすい疾患です。浸潤性の悪性黒色腫(メラノーマ)の場合、通常、切除とともにセンチネルリンパ節生検を行います。これは、最も転移をしやすいリンパ節を見つけて手術の際に摘出して、病理検査で詳しく観察して転移をしていないかどうか調べる検査です。当科では、必要に応じて悪性黒色腫(メラノーマ)以外の皮膚がんにおいても、必要に応じてセンチネルリンパ節生検を行っています。
- 郭清術
- センチネルリンパ節生検で転移が見つかった場合、もしくは、触診所見や画像検査で転移がある場合は、リンパ節郭清術を行うことがあります。がんの病巣の部位に応じて郭清する部位は変わります。
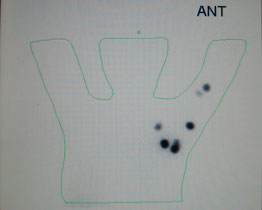
センチネルリンパ節生検
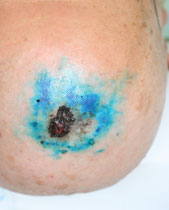
悪性黒色腫(メラノーマ)は皮膚がんの中でも悪性度が高く、リンパ節転移を来しやすい疾患です。浸潤性の悪性黒色腫(メラノーマ)の場合、通常、切除とともにセンチネルリンパ節生検を行います。悪性黒色腫(メラノーマ)のがん細胞がリンパ節に転移をする経路はランダムではなく、がん病巣の部位からリンパ管の流れに沿って決まったリンパ節に流れていきます。これはがん細胞が一番初めに転移をするリンパ節であり、センチネルリンパ節と呼ばれています。一つのがん病巣に対して、通常数個のセンチネルリンパ節があります。センチネルリンパ節生検とは、このセンチネルリンパ節を発見して手術の際に摘出し、その後病理検査で転移がないかを詳しく調べる検査です。
センチネルリンパ節を見つける方法として、当科ではRI法と色素法を併用しています。
RI法では、手術前日にラジオアイソトープという放射性物質で標識された薬液をがん病巣の周囲に注射します。この薬液はリンパ流に沿ってセンチネルリンパ節に流れていきそこに留まります。その後にシンチグラフィーを撮影することでどこにセンチネルリンパ節があるかがわかります。さらに放射線活性を測定するガンマプローブという機械を当てるとどこにセンチネルリンパ節があるかを正確に同定することが可能となります。これによる被ばくの心配はまずありません。
さらに色素法を併用することでセンチネルリンパ節はより正確に同定できます。手術の際、がん病巣の切除前にパテントブルーをがん周囲に注射します。これも同様にリンパ流に沿ってリンパ節に流れていきます。リンパ管とセンチネルリンパ節を青く染めるため、センチネルリンパ節がある部位の皮膚を切開すると青く染まったリンパ管が見えます。このリンパ管を下流にたどることで青く染まったリンパ節を見つけることができるのです。
もしこのセンチネルリンパ節に転移が見つかれば、その後、周囲のリンパ節を含めたリンパ節郭清術を行うことがあります。センチネルリンパ節生検が開始される以前は、浸潤性の悪性黒色腫(メラノーマ)でははじめから郭清術が行われることがありました。郭清術はリンパ節を周囲組織とともに大きく摘出するため犠牲が大きい手術です。センチネルリンパ節生検ではより正確に転移をしているかどうかがわかるため、不必要な郭清術を回避できるとともに、顕微鏡的な微小な転移を早期に発見でき、転移リンパ節が大きくなってくる前にリンパ節郭清が行える大きなメリットがあります。また、転移の状態によっては郭清術を行わないケースも増えてきています。
悪性黒色腫(メラノーマ)以外にも、メルケル細胞がん、乳房外パジェット病、有棘細胞がんでもセンチネルリンパ節生検が行われる場合があり、当科でも十分な説明と同意の元、必要に応じて実施しております。

化学療法(抗がん剤による治療)
悪性黒色腫(メラノーマ)の治療では、Stage(皮膚がんの進行度=病期)と年齢、全身状態などを考慮して化学療法が選択されます。以前は既存の抗がん剤(ダカルバジン)を中心にした化学療法がおこなわれていましたが、2014年9月より悪性黒色腫(メラノーマ)に対する新薬の抗PD-1抗体薬(ニボルマブ)の使用が開始され、悪性黒色腫の化学療法は大きく様変わりしました。これは腫瘍免疫反応を亢進させて抗腫瘍効果を発揮する画期的な薬剤です。臓器転移をしたStageIVの悪性黒色腫の場合はこれまで治療が非常に難しかったのですが、ニボルマブを使用したケースの中には長期生存が可能となった報告も多数されています。一方で免疫関連の重篤な副作用も報告されており、悪性黒色腫に使用する場合には使用できる施設が限定されています。大分県内では当院を含めて2施設で使用が可能です。2016年8月からは、抗PD-1抗体(ニボルマブ)と同様に腫瘍免疫反応を亢進させる抗CTLA-4抗体(イピリムマブ)が使用できるようになり、2017年2月には別の抗PD-1抗体(ペンブロリズマブ)も発売されました。
さらに、遺伝子変異に焦点をあてて開発されたBRAF阻害剤(ベムラフェニブ)も2015年2月より使用が開始され、急速に進行している悪性黒色腫の使用例の中には、進行を数カ月にわたって劇的に食い止めることができたとの報告もあります。BRAF遺伝子の変異がある場合に使用が可能であり、日本人の悪性黒色腫の場合には30%弱の割合でBRAF遺伝子変異があるという報告があります。また、2016年6月より別のBRAF阻害剤(ダブラフェニブ)にMEK阻害剤(トラメチニブ)を併用する方法が開始され、ベムラフェニブの単独使用に対してさらに高い効果を示しています。2019年2月よりBRAF阻害剤(エンコラフェニブ)、MEK阻害剤(ビニメチニブ)併用療法も開始されました。
これらの化学療法は、以前は切除不能な悪性黒色腫の症例に適応がありましたが、現在は術後の病期分類に基づき術後補助化学療法として使用することも可能となっています。
また、転移することが多い血管肉腫(頭部、顔などに広がる紫色の斑状病変)は完全に切除することが難しく、通常化学療法と放射線療法を併用します。
化学療法は、入院して実施する場合と外来化学療法室で行うことがあります。外来化学療法では、日常生活を送りながら通院で治療を継続できるメリットがあります。
放射線治療
皮膚がんには放射線治療が効きやすいものと効きにくいものがあります。切除可能ながん病巣に対して放射線治療を始めに選択する場合は通常なく、手術との併用、術後の再発、転移、全身麻酔が不可能で切除術が行えないなどの場合に選択されます。放射線治療に感受性がある皮膚がんは、有棘(ゆうきょく)細胞がん、脂腺がん、メルケル細胞がん、血管肉腫などです。頭部に紫色の斑状病変を生じる血管肉腫は手術だけでは治療が不十分なことが多く、手術に加えて広範囲の放射線治療、化学療法を組み合わせて治療を行います。また、脳転移に対しては定位放射線治療を行います。
重粒子線治療が適応となる場合は、国内の施設に当科から紹介いたします。重粒子線治療は高度先進医療でありまだ保険適用がないため、通常約300万円程度の治療費がかかります。医療保険の中には先進医療特約がつけられるものもあるため、加入している場合は治療費が保障されます。
また、疼痛を伴う骨転移に対しては、疼痛緩和のために放射線治療を行うことがあります。
セカンドオピニオン
当科ではセカンドオピニオンを受け付けています。ご希望の方は、当院のセカンドオピニオンに関する説明をよくお読みの上、申し込みを行って下さい。


